分析前阶段又称检验前过程(Pre-examination process)。按时间顺序,始于临床医师提出检验申请,止于启动分析检验程序,其步骤包括检验申请、患者准备、原始样本采集、标本转运到实验室、在实验室内部的传递及检验前标本的预处理的全部过程。这一阶段质量保证的重要性在于保证所提供的检验信息对临床医生用于患者诊断、治疗时的有效性、可靠性。分析前阶段质量保证是临床实验室质量保证体系中最重要、最关键的环节之一,是保证检验信息正确、有效的先决条件和基础。
分析前质量保证涉及到临床医生检验项目的正确选择,临床护士为患者检验前的准备、解释工作,标本采集部位及时机的选择、标本保存条件及时间等是否到位,护理或护工的标本的运送是否及时等,这些因素将影响检验的最终结果,这些内容提仅仅依靠检验科的努力是难以实现的,需要临床科室参与和职能部门支持与协助,定期对过程中有关环节的技术和管理问题进行分析和总结,对涉及标本采集和运送的人员进行系统的培训和考核是非常有必要的。
检验科已下发了《原始样本采集手册》,以供医生和护理人员随时查阅。检验科除每月统计分析各临床科室的不合格标本外,每年度依据《检验科不合格标本处理记录表》以及LIS系统中不合格标本统计中记录的不合格标本,统计全年的不合格标本,通过分析不合格标本的原因、科室来源,加强与临床科室的沟通,持续改进标本的质量,降低不合格标本的比例。
2018年各病房共记录不合格标本合计1273次(包括病理科8个),较2017年1102次增长15.5%,针对各临床科室及不合格原因进行分析,结果如下:
一、各临床科室不合格标本数量月份分布
|
科室﹨月份 |
一 |
二 |
三 |
四 |
五 |
六 |
七 |
八 |
九 |
十 |
十一 |
十二 |
合计 |
百分比 |
|
呼一 |
17 |
6 |
16 |
11 |
7 |
10 |
3 |
3 |
11 |
6 |
6 |
2 |
98 |
7.70% |
|
呼二 |
16 |
5 |
13 |
5 |
8 |
3 |
1 |
3 |
4 |
1 |
3 |
8 |
70 |
5.50% |
|
呼三 |
25 |
13 |
8 |
1 |
4 |
4 |
7 |
6 |
8 |
3 |
9 |
0 |
88 |
6.91% |
|
呼四 |
4 |
7 |
6 |
5 |
6 |
3 |
6 |
7 |
2 |
2 |
6 |
8 |
62 |
4.87% |
|
呼五 |
4 |
0 |
0 |
4 |
2 |
3 |
1 |
4 |
1 |
4 |
0 |
0 |
23 |
1.81% |
|
呼六 |
0 |
0 |
0 |
0 |
0 |
1 |
0 |
3 |
0 |
1 |
2 |
0 |
7 |
0.55% |
|
呼七 |
11 |
11 |
9 |
2 |
6 |
8 |
4 |
0 |
4 |
2 |
3 |
6 |
66 |
5.18% |
|
一病区 |
15 |
11 |
12 |
5 |
3 |
3 |
3 |
10 |
7 |
2 |
7 |
1 |
79 |
6.21% |
|
二病区 |
7 |
1 |
7 |
2 |
2 |
3 |
5 |
7 |
5 |
2 |
4 |
5 |
50 |
3.93% |
|
三病区 |
4 |
7 |
4 |
8 |
3 |
18 |
11 |
1 |
6 |
5 |
10 |
10 |
87 |
6.83% |
|
四病区 |
7 |
0 |
4 |
1 |
2 |
3 |
10 |
1 |
6 |
6 |
13 |
8 |
61 |
4.79% |
|
五病区 |
6 |
8 |
3 |
10 |
4 |
4 |
4 |
3 |
10 |
3 |
4 |
2 |
61 |
4.79% |
|
六病区 |
12 |
10 |
7 |
8 |
3 |
5 |
6 |
4 |
6 |
5 |
4 |
3 |
73 |
5.73% |
|
七病区 |
6 |
3 |
2 |
6 |
4 |
0 |
5 |
1 |
0 |
3 |
1 |
0 |
31 |
2.44% |
|
八病区 |
1 |
2 |
2 |
7 |
2 |
0 |
4 |
0 |
1 |
1 |
0 |
0 |
20 |
1.57% |
|
九病区 |
0 |
0 |
0 |
0 |
1 |
0 |
2 |
1 |
4 |
4 |
3 |
2 |
17 |
1.34% |
|
外一 |
4 |
9 |
14 |
11 |
5 |
4 |
5 |
4 |
1 |
3 |
3 |
3 |
66 |
5.18% |
|
外二 |
3 |
11 |
9 |
5 |
1 |
5 |
5 |
6 |
8 |
7 |
1 |
2 |
63 |
4.95% |
|
外三 |
30 |
13 |
42 |
8 |
8 |
0 |
1 |
5 |
2 |
1 |
5 |
3 |
118 |
9.27% |
|
心血管病房 |
1 |
4 |
4 |
1 |
0 |
2 |
0 |
0 |
1 |
0 |
0 |
2 |
15 |
1.18% |
|
胸部腔镜微创病区 |
0 |
1 |
6 |
0 |
5 |
1 |
1 |
1 |
5 |
1 |
1 |
1 |
23 |
1.81% |
|
骨外/普外科病区 |
2 |
1 |
0 |
5 |
0 |
0 |
2 |
2 |
4 |
0 |
1 |
1 |
18 |
1.41% |
|
外科监护病区一组 |
0 |
0 |
0 |
0 |
1 |
0 |
0 |
0 |
1 |
0 |
0 |
0 |
2 |
0.16% |
|
外科监护病区二组 |
0 |
0 |
0 |
0 |
0 |
0 |
1 |
1 |
0 |
1 |
0 |
1 |
4 |
0.31% |
|
RICU |
3 |
2 |
7 |
2 |
1 |
5 |
1 |
3 |
1 |
0 |
0 |
8 |
33 |
2.59% |
|
东院监护病房 |
18 |
6 |
1 |
2 |
1 |
0 |
0 |
1 |
0 |
5 |
3 |
1 |
38 |
2.99% |
|
合计 |
196 |
131 |
176 |
109 |
79 |
85 |
88 |
77 |
98 |
68 |
89 |
77 |
1273 |
100% |
|
百分比 |
15.40% |
10.29% |
13.83% |
8.56% |
6.21% |
6.68% |
6.91% |
6.05% |
7.70% |
5.34% |
6.99% |
6.05% |
100% |
|
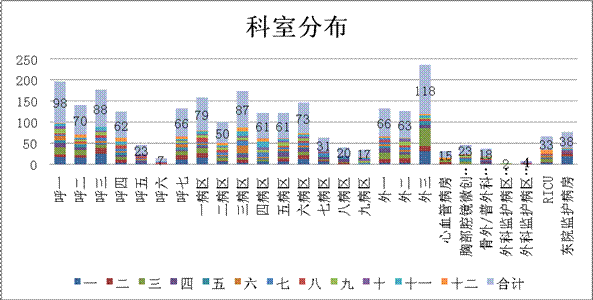
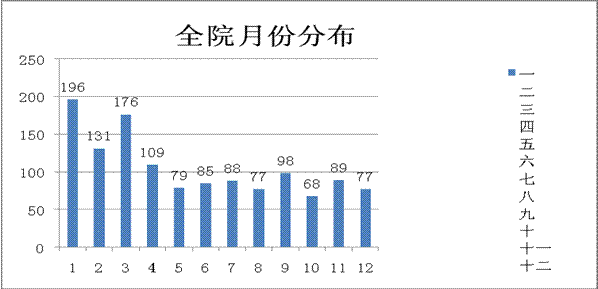
通过分析得出:2018年度病房不合格标本科室分布中胸外三(9.27%),呼一(7.77%),呼三(6.91%)3个科室比例最高。2018年1月、3月和4月不合格标本数量最多。
二、各临床科室不合格标本原因分析
|
科室﹨原因 |
标本采集时间过长 |
标本丢失 |
标本类型错误 |
标本量不足或过多 |
标本凝固 |
标本容器错误或损坏 |
标本溶血 |
标本污染 |
标本稀释 |
标本粘稠 |
标本脂血 |
标识或信息错误 |
采样时间错误 |
临床要求退回 |
脓性标本 |
未开展此项目 |
无标本 |
血型正反定型不符 |
仪器故障 |
重复送检 |
其他 |
结果异常 |
合计 |
|
呼一 |
3 |
|
1 |
9 |
24 |
|
|
3 |
2 |
2 |
3 |
8 |
2 |
12 |
|
3 |
17 |
|
|
8 |
1 |
|
98 |
|
呼二 |
1 |
|
|
5 |
21 |
2 |
3 |
|
2 |
5 |
3 |
2 |
|
7 |
|
1 |
11 |
|
|
4 |
3 |
|
70 |
|
呼三 |
|
|
4 |
6 |
16 |
|
2 |
1 |
|
2 |
7 |
5 |
|
13 |
|
6 |
17 |
|
1 |
7 |
1 |
|
88 |
|
呼四 |
|
|
7 |
|
17 |
|
3 |
|
|
3 |
3 |
4 |
|
5 |
|
3 |
7 |
2 |
1 |
7 |
|
|
62 |
|
呼五 |
1 |
|
|
|
6 |
|
1 |
2 |
|
2 |
1 |
4 |
|
1 |
2 |
|
|
|
1 |
1 |
1 |
|
23 |
|
呼六 |
|
|
1 |
|
|
|
1 |
|
|
|
1 |
1 |
|
3 |
|
|
|
|
|
|
|
|
7 |
|
呼七 |
2 |
|
1 |
2 |
17 |
3 |
4 |
|
|
|
13 |
1 |
1 |
9 |
|
1 |
5 |
1 |
|
3 |
3 |
|
66 |
|
一病区 |
2 |
|
5 |
1 |
8 |
3 |
4 |
|
|
6 |
10 |
8 |
4 |
12 |
|
3 |
6 |
|
|
1 |
4 |
2 |
79 |
|
二病区 |
|
|
8 |
4 |
10 |
|
1 |
2 |
|
1 |
4 |
2 |
3 |
8 |
|
|
2 |
2 |
|
1 |
2 |
|
50 |
|
三病区 |
3 |
|
5 |
1 |
12 |
5 |
1 |
2 |
|
6 |
|
8 |
|
12 |
|
5 |
17 |
1 |
|
8 |
1 |
|
87 |
|
四病区 |
1 |
|
14 |
4 |
4 |
|
3 |
|
1 |
|
3 |
4 |
2 |
16 |
|
4 |
2 |
|
|
2 |
1 |
|
61 |
|
五病区 |
2 |
|
7 |
4 |
6 |
|
4 |
3 |
|
1 |
3 |
2 |
|
14 |
|
|
7 |
1 |
|
6 |
1 |
|
61 |
|
六病区 |
1 |
1 |
6 |
7 |
17 |
|
|
4 |
|
1 |
1 |
1 |
1 |
17 |
|
3 |
4 |
5 |
|
2 |
2 |
|
73 |
|
七病区 |
1 |
|
|
1 |
4 |
|
3 |
1 |
|
1 |
|
1 |
3 |
8 |
|
|
1 |
|
|
3 |
4 |
|
31 |
|
八病区 |
|
|
|
1 |
1 |
1 |
|
2 |
|
|
4 |
1 |
2 |
4 |
|
|
|
|
|
3 |
|
1 |
20 |
|
九病区 |
|
|
3 |
1 |
3 |
|
|
|
|
1 |
|
|
|
4 |
|
2 |
3 |
|
|
|
|
|
17 |
|
外一 |
|
|
1 |
5 |
13 |
5 |
6 |
2 |
|
1 |
2 |
2 |
1 |
5 |
1 |
1 |
9 |
|
|
6 |
4 |
2 |
66 |
|
外二 |
|
|
2 |
2 |
9 |
1 |
2 |
1 |
|
3 |
7 |
8 |
1 |
15 |
|
|
4 |
|
2 |
5 |
1 |
|
63 |
|
外三 |
1 |
|
|
1 |
26 |
3 |
2 |
|
|
1 |
4 |
3 |
|
6 |
|
|
8 |
2 |
|
58 |
3 |
|
118 |
|
心血管病房 |
|
|
|
|
1 |
|
3 |
|
|
1 |
1 |
|
|
5 |
|
|
1 |
1 |
|
2 |
|
|
15 |
|
胸部腔镜微创 |
|
|
2 |
2 |
1 |
|
2 |
1 |
|
|
1 |
2 |
|
6 |
|
3 |
1 |
|
|
|
2 |
|
23 |
|
骨外/普外科 |
|
|
2 |
|
1 |
3 |
1 |
1 |
|
1 |
1 |
1 |
|
3 |
|
|
|
1 |
|
1 |
2 |
|
18 |
|
外科监护一组 |
|
|
|
|
1 |
1 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2 |
|
外科监护二组 |
|
|
|
|
1 |
1 |
|
|
|
1 |
|
|
|
|
|
|
|
|
|
|
1 |
|
4 |
|
RICU |
1 |
|
2 |
5 |
4 |
|
2 |
1 |
|
|
13 |
|
|
2 |
|
|
1 |
1 |
|
|
1 |
|
33 |
|
东院监护 |
1 |
|
|
1 |
3 |
1 |
16 |
2 |
|
|
11 |
|
|
2 |
|
|
|
|
|
1 |
|
|
38 |
|
合计 |
20 |
1 |
71 |
62 |
226 |
29 |
64 |
28 |
5 |
39 |
96 |
68 |
20 |
189 |
3 |
35 |
123 |
17 |
5 |
129 |
38 |
5 |
1273 |
|
百分比 |
1.6% |
0.1% |
5.6% |
4.9% |
17.8% |
2.3% |
5.0% |
2.2% |
0.4% |
3.1% |
7.5% |
5.3% |
1.6% |
14.8% |
0.2% |
2.7% |
9.7% |
1.3% |
0.4% |
10.1% |
3.0% |
0.4% |
100.0% |
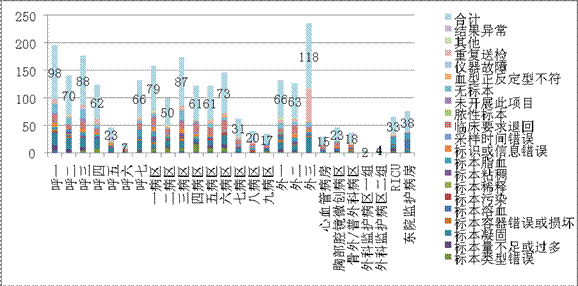
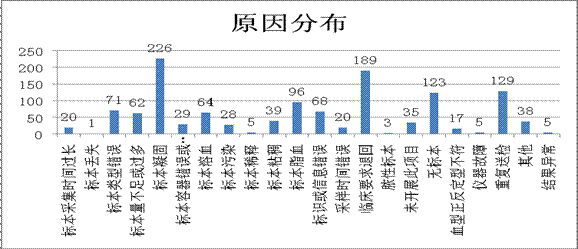
不合格标本原因分布图中可以看出,标本凝固(17.8%),临床要求退回(14.8%),重复送检(10.1%)占全年不合格标本比重较大。
三、检验科各专业室不合格数量分布
|
专业室 |
临检室 |
生化室 |
免疫室 |
微生物室 |
分枝杆菌室 |
PCR |
病理科 |
|
数量 |
538 |
97 |
260 |
108 |
151 |
111 |
8 |
|
百分比 |
42.3% |
7.6% |
20.4% |
8.5% |
11.9% |
8.7% |
0.6% |
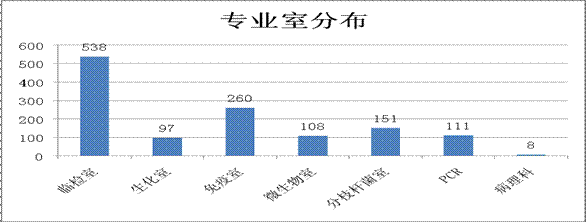
临检室发生的不合格标本数量最多,免疫室次之。
四、检验科各专业室不合格原因分布
|
专业室 |
标本采集时间过长 |
标本丢失 |
标本类型错误 |
标本量不足或过多 |
标本凝固 |
标本容器错误或损坏 |
标本溶血 |
标本污染 |
标本稀释 |
标本粘稠 |
标本脂血 |
标识或信息错误 |
采样时间错误 |
临床要求退回 |
脓性标本 |
未开展此项目 |
无标本 |
血型正反定型不符 |
仪器故障 |
重复送检 |
其他 |
结果异常 |
合计 |
|
临检室 |
16 |
1 |
6 |
43 |
154 |
17 |
35 |
27 |
4 |
16 |
50 |
29 |
9 |
48 |
3 |
1 |
11 |
17 |
5 |
13 |
29 |
4 |
538 |
|
生化室 |
3 |
|
4 |
3 |
4 |
3 |
24 |
1 |
1 |
11 |
16 |
8 |
3 |
7 |
|
1 |
1 |
|
|
4 |
2 |
1 |
97 |
|
免疫室 |
|
|
10 |
6 |
68 |
8 |
4 |
|
|
12 |
30 |
11 |
6 |
11 |
|
|
1 |
|
|
93 |
|
|
260 |
|
微生物室 |
|
|
16 |
|
|
|
1 |
|
|
|
|
8 |
2 |
24 |
|
15 |
38 |
|
|
3 |
1 |
|
108 |
|
分枝杆菌室 |
1 |
|
18 |
3 |
|
|
|
|
|
|
|
9 |
|
59 |
|
|
50 |
|
|
11 |
|
|
151 |
|
PCR |
|
|
17 |
6 |
|
1 |
|
|
|
|
|
1 |
|
40 |
|
18 |
22 |
|
|
5 |
1 |
|
111 |
|
病理科 |
|
|
|
1 |
|
|
|
|
|
|
|
2 |
|
|
|
|
|
|
|
|
5 |
|
8 |
|
合计 |
20 |
1 |
71 |
62 |
226 |
29 |
64 |
28 |
5 |
39 |
96 |
68 |
20 |
189 |
3 |
35 |
123 |
17 |
5 |
129 |
38 |
5 |
1273 |
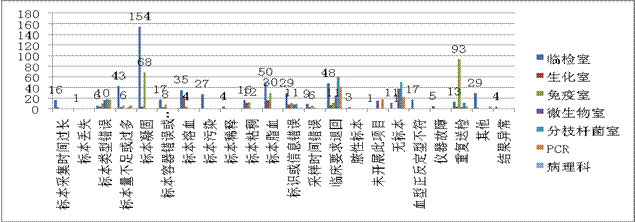
此项分析看出各专业室不合格原因占前3位见下表
|
专业室\位次 |
临检室 |
生化室 |
免疫室 |
微生物室 |
分枝杆菌室 |
PCR室 |
|
1 |
标本凝固 |
标本溶血 |
重复送检 |
无标本 |
临床要求退回 |
临床要求退回 |
|
2 |
标本脂血 |
标本脂血 |
标本凝固 |
临床要求退回 |
无标本 |
无标本 |
|
3 |
临床要求退回 |
标本粘稠 |
标本脂血 |
标本类型错误 |
标本类型错误 |
未开展此项目 |
五、标本的采集和运送原则
(一)标本采集
采集高质量的标本,应注意控制采集时间、采集部位、采集容器、添加剂使用等,采集具有代表性且合乎要求的标本,以满足检测结果能够真实、客观的反映患者当前的病情状态。
1. 采样时间的控制:
(1) 最具 “代表性” 的时间: 血液标本原则上晨起空腹时采集标本。其目尽可能减少患者昼夜节律带来的影响; 使患者一般处于平静、 休息状态, 减少患者由于运动带来的影响; 减少饮食的影响;现行生物参考区间多基于健康人空腹的条件下建立的,检测结果更优临床意义。
(2) 高检出率时间:细菌培养应尽量争取在抗生素使用前采集标本。尿常规宜采取晨尿, 由于肾脏浓缩功能, 易发现病理成分等;
2. 采集部位:
标本采集部位应注意具有代表性,如血细胞分析应尽量采集静脉血;粪便常规应取有黏液、血液或脓液的部分。
3. 添加剂及采血流程:
主要注意点是:抗凝剂、 防腐剂的正确应用;防溶血、防污染;容器洁净度或无菌程度;防止边输液边采血等;并严格注意采集标本运送间隔时间及运送条件;注意多管采集顺序。
(二)标本的输送
应由经过培训的医护人员或护工运送,不得由患者家属运送,使用标本运输箱,血液和体液分开盛放,运输过程中防止过度震荡、 防止标本容器的破损、 防止标本污染、 防止唯一性标志的丢失和混淆、 防止标本对环境的污染、水分蒸发等。还要保证输送的及时性, 标本采集后应及时送检, 如血气分析等标本应立即送检。
六、具体问题具体分析
(一)各专业前3位不合格标本原因解析:
1. 临检室:
1.1标本凝固:主要集中在胸腹水常规检查(53.2%),血常规/血沉(14.3%),血栓弹力图(9.7%)。
解决方案:胸腹水常规检查,可至临检室索取抗凝剂,血常规/血沉/血栓弹力图,使用合格的采血管并充分颠倒混匀6-8次。
1.2标本脂血:主要集中在凝血四项(44%),降钙素原(18%)。
解决方案:尽量避免在输注脂肪乳时采集,且应清晨空腹采集。
1.3临床要求退回:主要集中在血栓弹力图试验。
解决方案:该项目对采血管要求较高,应使用合格的采血管。
2. 生化室:
2.1标本溶血:主要集中在常规生化检查。
解决方案:提高采血技术,保证采集过程顺利,采血管垂直放置,混匀及运输过程中避免过分震荡。
2.2标本脂血:主要集中在常规生化检查。
解决方案:尽量避免在输注脂肪乳时采集,且应清晨空腹采集。
2.3标本粘稠:主要集中在胸水生化。
解决方案:该项不合格无法避免,当出现粘稠时可选择不送检。
3. 免疫室:
3.1重复送检:主要集中在脂蛋白相关磷脂酶A2检测(57%),CRP、风湿三项及自身抗体(21.5%)。
解决方案:脂蛋白相关磷脂酶A2检测检测周期较长,最长至一周,应尽量避免一周内多次送检。CRP、风湿三项及自身抗体,临床医生应了解项目组合包括哪些项目,风湿三项中包括CRP,自身抗体中包括风湿三项及CRP。随着新LIS系统的启用,CRP、风湿三项及自身抗体可单独退费某一单项,该不合格原因在2019年将会降低。
3.2标本凝固:主要集中在G实验+内毒素。
解决方案:使用合格且在效期内的采血管并充分颠倒混匀6-8次。
3.3标本脂血:主要集中在G实验+内毒素。
解决方案:尽量避免在输注脂肪乳时采集,且应清晨空腹采集
4. 微生物室:
4.1无标本:主要集中在痰标本的检查项目。
解决方案:患者每次留取的痰标本数量较多,容易遗忘某一个痰瓶,患者送检后,护士应查看是否有标本,确认时再次核查是否有标本。
4.2临床要求退回:主要集中在痰标本的检查项目。
解决方案:医生合理开具医嘱,并及时送检。
4.3标本类型错误:主要集中在粪便标本的检查项目。
解决方案:多数情况下为患者留错了标本,本应留取粪便标本时而留取了痰,护士在给患者交代如何留取标本时应重点强调,需要留取粪便标本。
5. 分枝杆菌室:
5.1临床要求退回:主要集中在结核菌药敏(56.7%)。
解决方案:需要医生合理开具医嘱。
5.2无标本:主要集中在痰标本的检查项目。
解决方案:患者每次留取的痰标本数量较多,容易遗忘某一个痰瓶,患者送检后,护士应查看是否有标本,确认时再次核查是否有标本。
5.3标本类型错误:主要集中在尿标本的检查项目。
解决方案:多数情况下为患者留错了标本,本应留取尿液标本而留取了痰,在给患者交代如何留取标本时应重点强调,需要留取尿液标本。
6. PCR室:
6.1临床要求退回:主要集中在结核分枝杆菌耐药分子线性探针、分枝杆菌菌种鉴定基因芯片检测。
解决方案:需要医生合理开具医嘱。
6.2无标本:主要集中在痰标本的检查项目。
解决方案:患者每次留取的痰标本数量较多,容易遗忘某一个痰瓶,患者送检后,护士应查看是否有标本,确认时再次核查是否有标本。
6.3未开展此项目:主要集中在结核分枝杆菌耐药分子线性探针的检查项目。
解决方案:应有相应的标本后,再开具此项目。
(二)通用对策
标本的正确采集、运送、保存等环节,是对患者诊断治疗是否有效的重要前提。此阶段均有临床科室相关人员完成,检验科和临床科室共同努力才能保证检验结果的可靠性。
1.产生不合格标本的主要原因:
1.1.缺乏对检验有关知识的了解
部分护理人员对标本采集方法、要求、影响因素缺乏基本的知识,导致不知如何采集标本;临床医生不了解检验套餐中包括哪些项目。
1.2缺乏沟通
1.2.1缺乏与检验科及时有效沟通,对检验科开展项目不了解,被动执行医嘱。
1.2.2与患者沟通欠佳,护理人员不主动向患者解释留取标本的方法,影响检验结果的因素,造成患者二次采样;不但增加患者的痛苦,易产生纠纷。
2对策:
2.1加强培训和沟通,熟知标本留取要求:
护士和医生都需要经常查看检验科发放的《原始样本采集手册》和LIS中各种提示,积极参加检验科每年度的院内培训,各护理单元学习年度不合格标本分析报告,加强对临床上留取标本中存在的问题进行沟通解决,这样就可以减少不合格标本的发生。
2.2.正确采集标本,合理使用采血管,保证适当的标本量。
采血前要核对好检验项目及检验项目检测时间,所需试管及采血量(LIS系统有提示)。正确采集标本,如采血部位皮肤必须干燥,止血带不可缚扎过久(<1分钟)等。每种专用的试管均标明有需要的血液量(或刻度标记),采集到适当的标本量,不过多也不过少,抗凝管颠倒混匀6-8次。
2.3.正确保存和运送标本。加强对标本运送人员的培训,送检应及时。
综上所述,检验科、临床科室及职能部门通力合作,加强沟通和培训,针对每月的不合格标本,开展有针对性的讨论和学习,各方共同改进,才能提高送检标本的质量,为患者提供可靠及时的检验结果。